
Bien vieillir, le nouveau challenge à relever
Une feuille de route pour relever le défi du vieillissement car permettre aux personnes âgées de bien vieillir dans un environnement choisi plutôt que subi est une nécessité.

Coluntu Tamen Simulat
Les personnes âgées sportives ont tendance à vivre plus longtemps et à avoir une meilleure autonomie que les autres.

Quelle alimentation à partir de 60 ans ?
Le besoin nutritionnel des seniors est très important pour éviter les carences en vitamines et minéraux.
Des cosmétiques pour vieillir en beauté !
Les nouveaux cosmétiques présentent des vertus thérapeutiques avec une offre adaptée aux peaux matures.

Les voyages, une passion chez les seniors
A la retraite, les seniors ont du temps libre et ils peuvent en profiter pour exercer leur passion : voyager.

Un aménagement idéal d’habitat de senior
Des ajustements sont nécessaires dans votre logement pour le maintien d’une vie de senior libre, autonome et simple. Il existe plusieurs stratégies pour assurer le bonheur des personnes âgées à la maison. Cet objectif est facilement accessible avec l’installation de quelques équipements dans l’habitat aménagé pour les seniors.


Douche sénior sécurisée
Des douches spécifiques pour réduire les risques de chute


Tapis de sol anti- dérapant
Un revêtement qui permet d’éviter les chutes à la maison




Monte-escalier et monte- chaise
Très utile pour les personnes à mobilité réduite.
Mobilier ergonomique
Fauteuil de repos, lit médicalisé, oreiller ergonomique
Barres d’appui et mains courantes
Barres dans la salle de bain pour éviter les chutes et les accidents.

Détecteur de chute : demandez de l’aide !
Pouvant être sous forme de pendentif alarme seniors ou de bracelet alarme pour personnes âgées, un détecteur de chute pour personne âgée est un équipement avec des capteurs fonctionnant comme tout autre émetteur bip de téléassistance classique. Il déclenche une alerte en cas de chute pour demander l’aide.

EHPAD – Vivre dans une résidence pour seniors
Les établissements d’hébergement pour personnes âgées dépendantes (ehpad), qui étaient appelés auparavant maisons de retraite, représentent des lieux médicalisés prêts à accueillir les personnes concernées par la perte d’autonomie des seniors. C’est une alternative à l’auxiliaire de vie et à l’aide à domicile et c’est considéré comme une des solutions favorites des seniors pour se loger.

Les seniors face à la maladie d’ Alzheimer
Le risque d’Alzheimer est trop élevé pour les personnes âgées. Cette maladie conduit peu à une perte d’autonomie progressive de la personne âgée. Son impact est grave sur la mémoire de la personne touchée ainsi que sur ses repères de la vie : le lieu et le temps. La vigilance totale est indispensable avec les personnes malades car elles peuvent se faire mal à cause des pertes de mémoire.

Les piluliers connectés
Eviter l’oubli des médicaments
Pour être sûr qu’une personne âgée dépendante de la famille est organisée dans sa prise de pilules.

Les bracelets connectés
Une sorte d’alarme seniors
Pour les personnes âgées, ce sont des nouveaux dispositifs de sécurité en cas de chute à domicile.
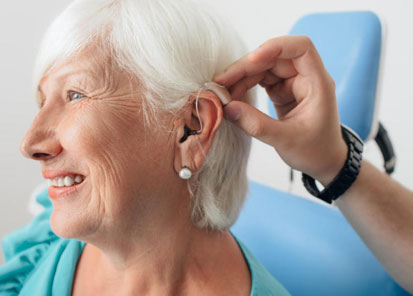
Les appareils auditifs
Autonomie dans l’audition
Ces appareils répondent désormais à tous les degrés de surdité et à toutes les exigences des séniors.